双腔起搏器因其符合房室顺序传导的生理性及能减少因VVI起搏引起的起搏器综合征而广泛应用于临床,然而,随着对生理性起搏的深入认识,目前,根据患者具体状态采取个体化原则,应用最佳起搏模式是生理性起搏的发展方向之一。
以下为本篇论文正文:
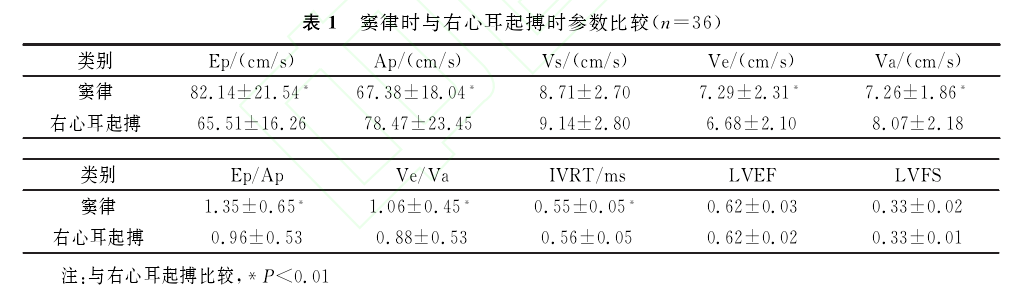
[摘要]目的 观察植入双腔起搏器的病窦综合征(均无房室传导阻滞)患者行右心耳起搏时对左室舒张功能的影响。方法 入选36例植入双腔起搏器的病窦综合征患者,分别在窦性心律和右心耳起搏情况下用彩色超声多普勒测定二尖瓣口快速充盈期峰值血流速度(Ep)、二尖瓣口左房收缩期峰值血流速度(Ap)、二尖瓣环后壁处收缩期峰值血流速度平均值(Vs)、二尖瓣环后壁处舒张早期峰值血流速度平均值(Ve)、二尖瓣环后壁处舒张晚期峰值血流速度平均值(Va)、等容舒张时间(IVRT)、左室射血分数(LVEF)、左室短轴缩短率(LVFS)各参数,通过Ep/Ap、Ve/Va、IVRT评价左室舒张功能,Vs、LVEF、LVFS评价左室收缩功能。结果 在心房激动完全经房室结下传激动心室的情况下,两组间Ep/Ap、Ve/Va、IVRT均有显着差异[1.35±0.65vs0.96±0.53;1.06±0.45vs0.88±0.53;(0.55±0.05)msvs(0.56±0.05)ms;P均<0.01],Vs、LVEF、LVFS差异无显着性。结论 右心耳起搏可导致左室舒张功能下降,短期内对收缩功能无明显影响。
[关键词]心血管病学;病窦综合征;右心耳起搏;左室舒张功能
双腔起搏器因其符合房室顺序传导的生理性及能减少因VVI起搏引起的起搏器综合征而广泛应用于临床,然而,随着对生理性起搏的深入认识,目前,根据患者具体状态采取个体化原则,应用最佳起搏模式是生理性起搏的发展方向之一。笔者采用多普勒超声技术观察右心耳起搏对左室舒张功能的影响。
1资料与方法
1.1观察对象 选择2013年1月至2015年6月期间于本院植入双腔起搏器的病窦综合征患者36例,其中男16例,女20例,年龄(62.3±21.4)岁,主要选择窦性停搏患者或快速房性心律失常转律时出现超过3s长间歇的患者,严重窦性心动过缓者(心率<40次/分)及存在房室传导阻滞者除外,术后心功能(NYHA分级)Ⅰ级者28例,Ⅱ级者8例,置入起搏器类型为MedtronicADDRL1、SEDR01、SE-DRL1、REDR01.
1.2观察方法 选择患者在术后3个月进行起搏器程控时测定左心功能参数,采用美国PHILIPSIE33彩色多普勒超声诊断仪和美国Medtronic公司起搏器程控仪进行参数测定及起搏模式程控。先将起搏器的起搏频率降至40~45次/分,保证窦性心律(简称窦律)出现,待心律稳定后行左心功能各项参数的测定,之后将起搏模式程控为AAI模式,起搏频率程控在70~80次/分,保证完全心房起搏,起搏电压2.5~3.0V,脉宽0.4ms,起搏模式程控后30min使患者适应,再次进行左心功能各项参数测定,测定参数如下:二尖瓣口快速充盈期峰值血流速度(Ep)、二尖瓣口左房收缩期峰值血流速度(Ap)、二尖瓣环后壁处收缩期峰值血流速度平均值(Vs)、二尖瓣环后壁处舒张早期峰值血流速度平均值(Ve)、二尖瓣环后壁处舒张晚期峰值血流速度平均值(Va)、等容舒张时间(IVRT)、左室射血分数(LVEF)、左室短轴缩短率(LVFS),每次测量取3个心动周期的平均值。通常临床上以Ep/Ap、Ve/Va、IVRT代表左心舒张功能,Vs、LVEF、LVFS代表左心收缩功能。
1.3统计学分析 全部数据资料采用SPSS19统计软件分析,计量资料以均数±标准差表示,两样本均数的比较采用配对t检验,以P<0.05为差异具有显着性。
2结果
右心耳起搏时较窦律时左室舒张功能降低,Ep/Ap、Ve/Va、IVRT差异有显着性(P<0.05),而Vs、LVEF、LVFS无显着差异,即对左室收缩功能无影响。见表1.
3讨论
近年来,生理性起搏已被引起高度的关注,右室心尖部起搏的弊端已逐渐被人们认识,即在保证心室安全的前提下,尽量减少不必要的右室心尖部起搏,且目前随着主动固定电极的应用,心室电极植入部位可有更多的选择,心室间隔部起搏将获得较右室心尖部起搏更好的血流动力学效应,然而右房起搏所引起的电-机械活动的不同步问题尚未引起太多的关注,可能是由于心房在心脏功能的贡献上远不及心室重要,但实际上右心耳起搏也是非生理性起搏,同样可引起电及机械方面的诸多问题。
Camous等[1]认为右心耳起搏主要改变了心房的固有的传导顺序,导致房间传导时间的延长,进而影响心房电机械活动,基于医生的习惯和电极的稳定性,传统常规的心房起搏电极通常放置于右心耳的梳状肌上,激动由心房电极所在部位(右心耳)通过心房肌向房室交界区及左房传导的速度明显比通过结间束传导的要慢,从而导致激动在右房内、左房内及右房至左房间的时间延长,引起左右房内及左右房间的不同步,这不仅使左右房电活动的离散度增加,促发房内折返,易诱发房性心律失常,还因左房激动延迟而导致隐藏性左侧房室不同步,使左室充盈减少而产生血流动力学障碍[2].
本研究发现,病窦综合征患者植入双腔起搏器后,采用AAI模式起搏与窦律相比较,Ep/Ap、Ve/Va明显降低,研究中IVRT指标在两组间亦有显着性差异,AAI组IVRT延长明显。黄抒伟等[3]对比研究不同起搏方式对心房电机械的影响发现DDD模式起搏较VDD起搏方式,心房电机械延迟明显增加,心房各区域收缩运动推迟出现。Wang等[4]认为右心耳起搏加剧了心房电机械延迟。单纯的左房收缩延迟,从理论上讲,心房会失去或部分失去对心室的充盈作用,在超声心动图二尖瓣血流频谱上表现为A峰被切,是不应引起Ep/Ap、Ve/Va及IVRT的上述改变的,那么本研究出现上述结果的原因是什么呢?前面曾述,激动由右心耳不仅通过心房肌向左房传导,亦通过心房肌(而非通过结间束)向房室交界区传导,所以不仅会造成左房收缩延迟,同时也可造成左右心室的收缩延迟,可导致相对的A-V延长,从而减少了心室被动充盈时间,使Ep/Ap、Ve/Va下降。
另外,由于左室充盈减少,左室前负荷减少,将影响其收缩功能的相关指标,但本研究未发现这些指标的下降,考虑到本研究用以评估左室收缩功能的Vs、LVEF、LVFS均是对比参数,若进一步测定左室舒张末容积、心搏量和心脏指数等,可能会观察到一些差异,此尚有待于以后进一步研究。
众所周知,病窦综合征患者因其窦房结病变常可导致窦性心率缓慢,除可引起与心动过缓相关的临床症状外,常可在此基础上并发房性心律失常,已有研究表明维持一定的心房起搏频率可减少房性心律失常的发生。然而病窦综合征患者表现形式多种多样,并非植入频率应答起搏器的患者其最大窦律都很低,有些患者只是运动时心率上升速度减慢,或是间歇性发生窦性停搏,或只是于快速房性心律失常转复窦律时会出现长间歇,而平时心率并非十分缓慢等,故笔者认为对于病窦综合征患者,在保证足够的心房起搏的前提下,需尽可能避免不必要的右心耳起搏,以尽量维持心房的生理性传导及正常的电机械活动,我们可以利用现代起搏器内设的特殊功能来降低不必要的心房起搏,如睡眠频率设定、心房滞后功能、窦性优先等,此外我们也可以考虑起搏部位的改变以减少心房电机械延迟,如房间隔起搏,近似地模拟了心电传导的正常途径,有效的改善了远期的心房电重构,已成为目前更生理的心房起搏方式[5].
参考文献
1 Camous JP,Ravbaud F,Dolisi Cetal.Interatrialconductionin,patientsundergoing AVstimulation:effectofincreasingrightatrialstimulationrate[J].PACE ,1993,16(11):2082
2宿燕岗,葛均波。电生理起搏的再认识[J].中国心脏起搏与心电生理杂志,2007,21(3):196
3黄抒伟,沈法荣,叶萌,等。不同起搏方式对心房电机械延迟影响的对比研究[J].中国心脏起搏与心电生理杂志,2001,15(3):170
4 Wang K,Xiao HB,Fujimeto S,etal.Atrialelectromecharicalsequenceinnomalsubjectandpatientswith DDDpacemarkers[J].Br Heart J1995,,74(4):403
5许剑锋,宿燕岗。正确认识房间隔起搏[J].中国心脏起搏与心电生理杂志,2008,22(4):287